Behandelingen foar baarmoederhalskanker
Kontint
- Behanneling foar precancerous servikale ferwûningen
- Kryoterapy
- Lusje elektrochirurgyske eksisjoneproseduere (LEEP)
- Laserablaasje
- Kâld messekonisaasje
- Surgery foar baarmoederhalskanker
- Kegelbiopsie
- Hysterektomy
- Trachelektomy
- Bekken eksenteraasje
- Stralingsbehanneling foar baarmoederhalskanker
- Gemoterapy-behanneling foar baarmoederhalskanker
- Medikaasjes foar baarmoederhalskanker
- Fertiliteit behâlde by froulju mei baarmoederhalskanker
- Foarkommen fan baarmoederhalskanker
- Sprek mei jo dokter
Limoerhalskanker
Behandeling fan baarmoederhalskanker is typysk suksesfol as jo yn 'e earste fazen binne diagnostisearre. Survival tariven binne heul heech.
Pap-smearlappen hawwe laat ta ferhege opspoaren en behanneling fan precancerous sellulêre feroarings. Dit hat de ynfal fan baarmoederhalskanker yn 'e Westerske wrâld fermindere.
It soarte behanneling dat wurdt brûkt foar baarmoederhalskanker hinget ôf fan it stadium by diagnoaze. Mear avansearre kankers freegje normaal in kombinaasje fan behannelingen. Standert behannelingen omfetsje:
- sjirurgy
- strielingsterapy
- gemoterapy
- oare medisinen
Behanneling foar precancerous servikale ferwûningen
D'r binne ferskate manieren om precancerous sellen te behanneljen fûn yn jo baarmoederhals:
Kryoterapy
Cryoterapy omfettet de ferneatiging fan abnormale servicale tissue troch beferzen. De proseduere duorret mar in pear minuten en wurdt útfierd mei lokale anaesthesia.
Lusje elektrochirurgyske eksisjoneproseduere (LEEP)
LEEP brûkt elektrisiteit dy't troch in triedlus rint om abnormale baarmoederweefsel te ferwiderjen. Lykas kryoterapy nimt LEEP mar in pear minuten en kin op jo dokterskantoar wurde útfierd mei lokale anaesthesia.
Laserablaasje
Lasers kinne ek wurde brûkt om abnormale as foarôfgeande sellen te ferneatigjen. Laserterapy brûkt waarmte om de sellen te ferneatigjen. Dizze proseduere wurdt útfierd yn in sikehûs, en lokale of algemiene anaesthesia kin nedich wêze, ôfhinklik fan 'e omstannichheden.
Kâld messekonisaasje
Dizze proseduere brûkt in skalpel om abnormale servicale weefsel te ferwiderjen. Lykas laserablaasje wurdt it útfierd yn in sikehûsomjouwing, en algemiene anaesthesia kin ferplicht wêze.
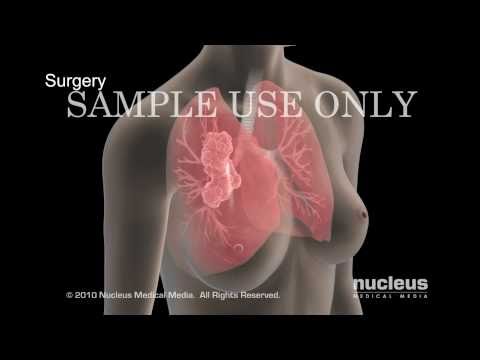
Surgery foar baarmoederhalskanker
Surgery foar baarmoederhalskanker hat as doel alle sichtbere kankerweefsel te ferwiderjen. Somtiden wurde buert lymfeklieren of oare weefsels ek fuortsmiten, wêr't de kanker is ferspraat út 'e baarmoederhals.
Jo dokter kin sjirurgy oanbefelje op basis fan ferskate faktoaren. Dit omfettet hoe advanced jo kanker is, of jo bern wolle hawwe, en jo algemiene sûnens.
Kegelbiopsie
Tidens in kegelbiopsie wurdt in kegelfoarmich diel fan 'e liifmoer ferwidere. It wurdt ek kegelûntsnijing as servikale konisaasje neamd. It kin brûkt wurde om precancerous as kankereaze sellen te ferwiderjen.
De kegelfoarm fan 'e biopsie maksimaliseart de hoemannichte weefsel dat oan it oerflak wurdt fuorthelle. Minder weefsel wurdt fuortsmiten fan ûnder it oerflak.
Kegelbiopsieën kinne wurde útfierd mei meardere techniken, ynklusyf:
- loop elektrochirurgyske ekseksje (LEEP)
- laser sjirurgy
- kâld mes conization
Nei in kegelbiopsie wurde de abnormale sellen stjoerd nei in spesjalist foar analyse. De proseduere kin sawol in diagnostyske technyk as in behanneling wêze. As d'r gjin kanker is oan 'e râne fan' e kegelfoarmige seksje dy't fuorthelle is, kin fierdere behanneling net nedich wêze.
Hysterektomy
Hysterektomy is de sjirurgyske ferwidering fan 'e liifmoer en liifmoer. It fermindert it risiko fan werhelling sterk yn fergeliking mei mear pleatslike sjirurgy.In frou kin lykwols gjin bern hawwe nei in hysterektomy.
D'r binne in pear ferskillende manieren om in hysterektomy út te fieren:
- Abdominale hysterektomy ferwideret de liifmoer troch in abdominale snuorje.
- Vaginale hysterektomy ferwideret de liifmoer troch de fagina.
- Laparoskopyske hysterektomy brûkt spesjale ynstruminten om de liifmoer te ferwiderjen troch ferskate lytse ynsnijen yn of de búk as fagina.
- Robotyske sjirurgy brûkt in robotearm begelaat troch in dokter om de liifmoer te ferwiderjen troch lytse ynsnijen yn 'e búk.
In radikale hysterektomy is soms nedich. It is wiidweidiger dan in standert hysterektomy. It ferwideret it boppeste diel fan 'e fagina. It ferwideret ek oare weefsels by de uterus, lykas de eileiders en de eierstokken.
Yn guon gefallen wurde de pelvyske lymfeklieren ek fuortsmiten. Dit wurdt in disseksje fan 'e bekkenlymfeknoop neamd.
Trachelektomy
Dizze operaasje is in alternatyf foar in hysterektomy. De liifmoer en it boppeste diel fan 'e fagina wurde fuorthelle. De liifmoer en eierstokken wurde te plak litten. In keunstmjittige iepening wurdt brûkt om de liifmoer te ferbinen mei de fagina.
Trachelectomies tastean froulju it fermogen te behâlden bern te hawwen. Swangerskippen nei trachelektomy wurde lykwols klassifisearre as heechrisiko, om't d'r in ferhege taryf fan miskream is.
Bekken eksenteraasje
Dizze sjirurgy wurdt allinich brûkt as kanker ferspraat is. It is normaal reservearre foar mear avansearre gefallen. Exenteration ferwideret de:
- limoer
- pelvyske lymfeklieren
- blaas
- fagina
- rektum
- diel fan 'e colon
Stralingsbehanneling foar baarmoederhalskanker
Straling brûkt balken mei hege enerzjy om kankersellen te ferneatigjen. Tradysjonele strielingbehanneling brûkt in masine bûten it lichem om in eksterne balke te leverjen dy't rjochte is op de kanker.
Straling kin ek yntern wurde levere fia in proseduere neamd brachytherapy. In ymplantaat mei radioaktyf materiaal wurdt pleatst yn 'e uterus of fagina. It is in bepaalde tiid te plak litten foardat it wurdt fuorthelle. De hoemannichte tiid dat it oerbliuwt kin ôfhingje fan 'e strielingsdosis.
Straling kin wichtige side-effekten hawwe. De measte fan dizze geane fuort as de behanneling is foltôge. Faginale fersmelling en skea oan 'e eierstokken kinne lykwols permanint wêze.
Gemoterapy-behanneling foar baarmoederhalskanker
Gemoterapy brûkt medisinen om kankersellen te deadzjen. Drugs kinne wurde jûn foar operaasje om tumors te krimpen. Se kinne neitiid ek wurde brûkt om oerbleaune mikroskopyske kankersellen kwyt te reitsjen.
Yn guon gefallen wurdt gemoterapy yn kombinaasje mei strieling jûn as de foarkommende behanneling foar baarmoederhalskanker. Dit wurdt concurrent chemoradiation neamd.
Gemoterapy kin brûkt wurde om baarmoederhalskanker te behanneljen dy't him ferspraat hat fan 'e liifmoer nei oare organen en weefsels. Somtiden wurdt in kombinaasje fan gemoterapy-medisinen jûn. Gemoterapy-medisinen kinne signifikante side-effekten feroarsaakje, mar dizze geane normaal fuort as de behanneling foarby is.
Neffens de American Cancer Society omfetsje de gemoterapy-medisinen it meast brûkt foar behanneling fan baarmoederhalskanker:
- topotecan (Hycamtin)
- cisplatin (Platinol)
- paclitaxel (Taxol)
- gemcitabine (Gemzar)
- carboplatin (Paraplatin)
Medikaasjes foar baarmoederhalskanker
Neist gemoterapy-medisinen wurde oare medisinen beskikber te krijen foar baarmoederhalskanker. Dizze medisinen falle ûnder twa ferskillende soarten terapy: doelgroep terapy en immunoterapy.
Doelbere terapy-medisinen kinne kankersellen spesifyk identifisearje en oanfalle. Faak binne doelmjittige medisinen foar anty-antistoffen dy't wurde makke yn in laboratoarium.
Bevacizumab (Avastin, Mvasi) is in antylichem dat FDA-goedkard is foar behanneling fan baarmoederhalskanker. It wurket troch ynterferinsje mei de bloedfetten dy't kankersellen helpe te ûntwikkeljen. Bevacizumab wurdt brûkt foar weromkommend as metastatysk baarmoederhalskanker.
Immunoterapy-medisinen brûke jo ymmúnsysteem om kankersellen te bestriden. In mienskiplik soart immunoterapy wurdt in immuunkontrolepealteremmer neamd. Dizze medisinen hechtsje oan in spesifyk aaiwyt op kankersellen, wêrtroch ymmúnsellen se fine en deadzje.
Pembrolizumab (Keytruda) is in immuunkontrole-remmer dy't FDA-goedkard is foar behanneling fan baarmoederhalskanker. It wurdt brûkt as baarmoederhalskanker trochgiet mei of as nei gemoterapy.
Fertiliteit behâlde by froulju mei baarmoederhalskanker
In protte behannelingen fan baarmoederhalskanalen kinne it foar in frou dreech of ûnmooglik meitsje om swier te wurden nei't de behanneling is foarby. Undersikers ûntwikkelje nije opsjes foar froulju dy't behanneling hawwe foar baarmoederhalskanker om fruchtberens en seksueel funksjonearjen te behâlden.
Oozyten rinne it risiko fan skea troch bestralingstherapy as gemoterapy. Se kinne lykwols wurde rispe en beferzen foar behanneling. Hjirmei kin in frou swier wurde nei behanneling mei har eigen aaien.
In vitro fertilisaasje is ek in opsje. De aaien fan 'e froulju wurde rispe en befruchte mei sperma foardat de behanneling begjint en dan kinne de embryo's beferzen wurde en brûkt wurde foar swangerskip nei't de behanneling foarby is.
Ien opsje dy't noch wurdt bestudearre is wat neamd a. Yn dizze technyk wurdt eierstok weefsel yn it lichem transplantearre. It bliuwt hormoanen produsearje op 'e nije lokaasje, en yn guon gefallen bliuwe froulju ovulearje.
Foarkommen fan baarmoederhalskanker
D'r binne dingen dy't jo kinne dwaan om baarmoederhalskanker te foarkommen. It earste ding is regelmjittige screening foar baarmoederhalskanker. Screenings kinne wizigingen opspoare yn 'e sellen fan' e baarmoederhals (Pap-smear) as it HPV-firus opspoare, in wichtige risikofaktor foar baarmoederhalskanker.
De US Task Force foar previntive tsjinsten hat koartlyn nij útbrocht oer hoe faak froulju moatte wurde screened op baarmoederhalskanker. De timing en it type screening oan te rieden binne ôfhinklik fan jo leeftyd:
Under 21 jier: Screenings foar baarmoederhalskanker wurde net oanrikkemandearre.
Tusken leeftyd 21 en 29: Screening fan baarmoederhalskanker fia papsmear moat elke trije jier wurde útfierd.
Tusken leeftyd 30 en 65: D'r binne trije opsjes foar screening foar baarmoederhalskanker binnen dizze leeftydsgroep. Se omfetsje:
- Pap smear om de trije jier
- HPV-testen (hrHPV) mei hege risiko's elke fiif jier
- sawol Pap smear as hrHPV testen elke fiif jier
Oer 65 jier: Screenings foar baarmoederhalskanker wurde net oanrikkemandearre salang't jo foldwaande foarôfgeande screening hawwe krigen.
In faksin is ek beskikber om ynfeksje te foarkommen mei de soarten HPV dy't it wierskynlik kanker feroarsaakje. Op it stuit is it foar jonges en famkes fan 11 en 12 jier.
It is lykwols ek oan te rieden foar manlju oant 21 jier en froulju fia 45 jier dy't it noch net hawwe krigen. As jo binnen dizze leeftyd binne en wolle faksinearje, moatte jo mei jo dokter prate.
D'r binne ek in pear feroarings yn 'e libbensstyl dy't jo kinne meitsje om baarmoederhalskanker te foarkommen. Feiliger seks oefenje en ophâlde mei smoken kin jo risiko ek ferminderje. As jo op it stuit smoke, praat dan mei jo dokter oer in programma foar stopjen mei smoken om jo te helpen op te hâlden.
Sprek mei jo dokter
De foarútsichten foar baarmoederhalskanker hingje ôf fan it poadium op 'e tiid dat it wurdt diagnostisearre. De fiifjierrige oerlibbenssifers foar kankers diagnostearre ier binne poerbêst.
Neffens de American Cancer Society oerlibbet 92 prosint fan froulju mei lokalisearre kankers teminsten fiif jier. As kanker lykwols ferspraat is nei weefsels yn 'e buert, sakket fiifjierrige oerlibjen nei 56 prosint. As it is ferspraat nei fiere gebieten fan it lichem, sakket it nei 17 prosint.
Sprek mei jo dokter oer it behannelingplan dat foar jo past. Jo behannele opsjes sille ôfhingje fan:
- it poadium fan jo kanker
- jo medyske skiednis
- as jo nei behanneling swier wurde wolle